Менингит - это патологический процесс, характеризующийся воспалением оболочек мозга.
Этиология
Возбудителями менингита могут быть:
бактерии - менингококк, стафилококк, пневмококк, стрептококк, кишечная палочка, микобактерии туберкулеза и др.;
вирусы - герпеса, кори, краснухи, Коксаки, ECHO, ВИЧ и др.;
грибы - рода Кандида, криптококки и др.
Гораздо реже менингит обусловлен заражением простейшими или гельминтами.
Возможно развитие асептического менингита, причиной которого могут быть:
нейролейкоз;
карциноматоз;
саркоидоз;
болезни соединительной ткани;
аллергические реакции на введение вакцин, укусы насекомых.
...........................................................................................................................
Патогенез
Пути проникновения возбудителя в мозговые оболочки могут быть различными, но чаще всего входные ворота и первичный воспалительный очаг локализуются в носоглотке.
Из первичного очага инфекция вместе с кровотоком попадает в оболочки мозга. При стрептококковой и пневмококковой инфекциях первичный очаг воспаления обычно локализуется в слизистой оболочке трахеи и бронхов. Распространение инфекции с кровотоком характерно и при наличии в организме хронических очагов инфекции (отит, бронхоэктазы, абсцесс, синусит, фурункулез, холецистит, пневмония и др.).
При отитах, ринитах, синуситах, остеомиелите костей черепа, при воспалении орбиты и глазного яблока, дефектах кожи и мягких тканей головы, после люмбальных пункций, при врожденных пороках развития центральной нервной системы, кожных свищах и синусах помимо распространения инфекции с кровотоком возможен контактный путь перехода инфекции в результате нарушения целостности костей черепа или прорыва гноя в полость черепа. Более редким путем распространения инфекции на оболочки головного мозга является распространение по лимфатическим сосудам полости носа.
Менингитом заболевают люди различных возрастов, но чаще болеют дети, что обусловлено недостаточным развитием иммунитета и несовершенством гематоэнцефалического барьера (механизма, препятствующего проникновению в центральную нервную систему чужеродных веществ).
Значительную роль в развитии менингита играют предрасполагающие факторы:
травмы черепа;
вакцинация;
внутриутробная патология у детей;
различные инфекционные заболевания.
Из первичного очага инфекция попадает в кровоток. Микроорганизмы, минуя печень, попадают в центральную нервную систему, где происходит обсеменение мягких мозговых оболочек головного и спинного мозга. Воспалительный процесс захватывает обычно мягкую и паутинную оболочки, но может распространиться на твердую мозговую оболочку, корешки спинно-мозговых и черепно-мозговых нервов, на поверхностные отделы мозга.
Жидкость обычно располагается в бороздах мозга, но при значительном ее количестве пропитывает оболочки сплошь и скапливается на основании мозга. Вследствие отека масса и объем мозга увеличиваются, что может привести к вклиниванию миндалин мозжечка в большое затылочное отверстие, сдавлению продолговатого мозга и смерти больного от паралича дыхательного центра.
Впоследствии воспалительная жидкость подвергается фагоцитозу - процессу поглощения специальными клетками - фагоцитами. Процесс нередко сопровождается нарушением проходимости путей спинномозговой жидкости, что осложняется развитием окклюзионной гидроцефалии. Воздействие самого возбудителя и его токсинов на организм больного приводит к нарушению функций многих органов и систем с развитием острой надпочечниковой, почечной, сердечно-сосудистой и дыхательной недостаточности.
По характеру развития менингиты подразделяются на:
первичные - воспаление мозговых оболочек развивается самостоятельно, без предшествующей общей инфекции или местного инфекционного поражения какого-либо органа);
вторичные - воспаление мозговых оболочек развивается на фоне уже имеющегося общего или локального инфекционного заболевания.
По происхождению различают менингиты:
бактериальные;
вирусные;
грибковые;
паразитарные;
смешанные;
неспецифические.
По характеру воспаления - гнойные и серозные.
По локализации патологического процесса:
диффузные;
конвекситальные;
базальные и локальные;
По характеру течения - острые (в том числе молниеносные), подострые, хронические и рецидивирующие менингиты.
...........................................................................................................................
Клиническая картина (симптоматика)
Отдельную группу составляют симптомы, основанные на усилении болевых ощущений.
Больные испытывают боль:
при надавливании на глазные яблоки через закрытые веки (симптом Лобзина);
при надавливании на переднюю стенку наружного слухового прохода изнутри (симптом Менделя);
при надавливании в точках выхода различных нервов;
при простукиванию по скуловой дуге, что приводит к сокращению мимической мускулатуры (симптом Бехтерева);
при простукивании черепа (симптом Пулатова).
У детей раннего возраста вышеуказанные менингеальные симптомы нередко слабо выражены, поэтому при обследовании обращают внимание на выбухание, напряжение и пульсацию большого родничка, симптом "подвешивания" Лесажа (при удерживании ребенка в области подмышек он подтягивает ноги к животу и удерживает их в этом положении), характерную позу ребенка - голова запрокинута назад, ноги согнуты в коленях и подтянуты к животу (поза "легавой собаки").
При локализации патологического процесса на основании мозга могут отмечаться поражения черепно-мозговых нервов, что клинически проявляется:
снижением зрения;
нистагмом;
двоением в глазах;
птозом;
косоглазием;
снижением слуха;
парезом мимической мускулатуры и др.
При вовлечении в процесс вещества головного мозга в клинической картине появляются симптомы очаговой неврологической симптоматики в виде парезов и параличей. В большинстве случае у больных имеется изменение сознания. В первые дни от начала болезни преобладают процессы возбуждения, которые могут нарастать и сопровождаются двигательным беспокойством и галлюцинациями или сменяются вялостью, оглушенностью вплоть до развития коматозного состояния.
Для менингита характерны изменения со стороны спинно-мозговой жидкости. Наличие таких изменений в спинно-мозговой жидкости позволяет диагностировать менингит независимо от выраженности менингеальных симптомов. Воспалительные изменения характеризуются клеточно-белковой диссоциацией. При гнойных менингитах спинно-мозговая жидкость мутная, повышается содержание белка, давление спинномозговой жидкости повышено, положительна реакция Панди.
При серозных менингитах спинно-мозговая жидкость прозрачная или слегка опалесцирующая, преобладают лимфоциты, незначительно повышается содержание белка, спинно-мозговая жидкость вытекает под повышенным давлением, может быть положительной реакция Панди. Концентрация глюкозы при вирусных менингитах обычно не изменяется, а при бактериальных зависит от происхождения заболевания и степени выраженности патологического процесса в мозговых оболочках.
...........................................................................................................................
Клиническая картина (менингококковый менингит)
Менингококковый менингит является типичным для гнойных менингитов.
Возбудитель заболевания - диплококк, чувствительный к условиям внешней среды и передающийся воздушно-капельным путем. Для данного заболевания характерна зимне-весенняя сезонность и невысокие показатели заболеваемости. Эпидемический процесс среди населения проходит в основном в форме бактерионосительства или острого назофарингита.
Начало заболевания острое. Нередко больной или окружающие могут точно указать не только день, но и час начала болезни.
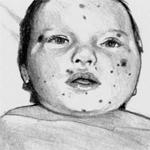 Температура тела поднимается до 39-40 °С, появляются:
Температура тела поднимается до 39-40 °С, появляются:
озноб;
резкая головная боль;
рвота;
симптомы повышения чувствительности;
менингеальные симптомы.
Значительно выражены симптомы интоксикации. При обследовании пациентов с большой частотой выявляются герпетические высыпания на коже, губах, слизистых оболочках ротовой полости, красный дермографизм. При сочетании менингококкового менингита с менингококцемией помимо вышеуказанных симптомов у больного появляется характерная геморрагическая сыпь.
В общем анализе крови отмечаются:
повышение уровня лейкоцитов до 15-30 х 109;
повышение уровня эозинофилов;
палочкоядерный сдвиг до 14- 45%;
повышение СОЭ до 45-70 мм/ч.
Изменения спинно-мозговой жидкости типичны для гнойного менингита, но в первый день болезни спинно-мозговая жидкость может быть прозрачной, с некоторым преобладанием нейтрофилов. Со второго дня от начала болезни спинно-мозговая жидкость становится мутной, белого или желтовато-зеленого цвета, давление значительно повышено (до 300-500 мм вод. ст.), количество нейтрофилов существенно повышено, количество белка достигает 1-4,5 г/л, содержание сахара и хлоридов снижено.
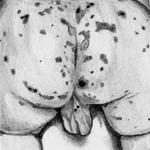
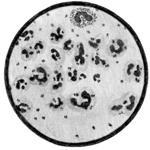
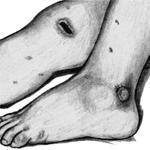
При своевременно начатом лечении менингококковый менингит протекает благоприятно и заканчивается выздоровлением к 8-12-му дню от начала лечения. Опасность представляют молниеносные формы, когда смертный исход может наступить в течение первых суток от острой сердечно-сосудистой, дыхательной или надпочечниковой недостаточности.
...........................................................................................................................
Клиническая картина (пневмококковый менингит)
Пневмококковый менингит стоит на втором месте после менингококкового менингита. Возбудителями являются пневмококки различных типов. Болеют данной формой менингита обычно дети раннего возраста.
Развитию заболевания предшествует наличие гнойного очага:
отиты;
гаймориты;
пневмонии.
Острые респираторные заболевания, другие инфекции верхних дыхательных путей на фоне черепно-мозговой травмы также приводят к развитию менингитов. Пневмококковый менингит протекает тяжело и дает высокую летальность.
Температура тела поднимается до 40 °С. С первых часов выражены симптомы интоксикации и менингеальные симптомы, быстро наступает потеря сознания, появляются судороги. В конце 1-х-начале 2-х суток от начала болезни у больных отмечаются симптомы поражения черепно-мозговых нервов, парезы и параличи, клиническая картина менингоэнцефалита.
Кожные покровы бледные, наблюдаются синюшность конечностей и одышка. Тоны сердца глухие, пульс аритмичный, слабого наполнения и напряжения. Отмечается гепатолиенальный синдром, возможно развитие токсического гепатита. Больные нередко умирают в первые дни от начала болезни.
Состав спинномозговой жидкости гнойного характера: мутная, желтовато-зеленого цвета, с высоким содержанием белка (до 30-160 г/л), уровень нейтрофилов высокий, количество сахара снижено с первых дней болезни.
Позднее начало лечения может привести к затяжному и рецидивирующему течению, так как возбудитель, находясь в уплотненных участках гноя, мало доступен действию антибиотиков. Рецидивирующие случаи пневмококкового менингита сопровождаются осложнениями и стойкими остаточными явлениями.
...........................................................................................................................
Клиническая картина (менингит, вызванный гемофильной палочкой)
Заболевание вызывается палочкой Афанасьева-Пфейффера, которая часто обитает на слизистой оболочке верхних дыхательных путей и при соответствующих условиях может вызывать различные заболевания (риниты, отиты, пневмонию, сепсис, гнойный менингит). Данной формой менингита чаще всего болеют ослабленные дети раннего возраста.
Развитию заболевания часто предшествуют:
пневмония;
ринит;
отит;
гайморит.
Менингит, вызванный гемофильной палочкой, начинается постепенно. Течение болезни вялое, волнообразное. Периоды ухудшения чередуются с периодами улучшения, которые могут наступить даже при отсутствии соответствующего лечения. При остром течении заболевания уже в первые часы от начала болезни может наблюдаться пониженное давление сосудов головного мозга (церебральная гипотензия).
Внутричерепное давление у таких больных резко понижено (церебральный коллапс). Спинно-мозговая жидкость при ее пункции вытекает редкими каплями или ее можно получить только при отсасывании шприцем. Заболевание при данном состоянии протекает очень тяжело, с резким токсикозом и обезвоживанием. Симптомы церебральной гипотензии развиваются бурно в течение нескольких часов.
Общее состояние пациента ухудшается на глазах. Больной резко обезвожен, черты лица заостренные, кожа имеет желтушную окраску, большой родничок запавший, менингеальные симптомы отсутствуют, мышечный тонус понижен, сухожильные рефлексы не определяются. Причиной развития церебральной гипотензии на 3-4-й день от начала лечения могут быть применение массивных доз бензилпенициллина и интенсивная дегидратирующая терапия.
Состав спинно-мозговой жидкости имеет гнойный характер: мутная, молочно-белого или желто-зеленого цвета, цитоз до 400-600 в 1 мкл, большое количество возбудителей. При развитии церебральной гипотензии спинно-мозговая жидкость вытекает редкими каплями.
Прогноз благоприятный при своевременно начатом лечении.
...........................................................................................................................
Клиническая картина (стафилококковый менингит)
Развитию стафилококкового менингита предшествуют:
хронические пневмонии;
абсцессы;
остеомиелит костей черепа и позвоночника;
сепсис.
Данная форма менингитов является прогностически неблагоприятной, так как высок процент смертных исходов. На фоне основного заболевания у больного внезапно повышается температура тела, появляются озноб и менингеальные симптомы, нарушается сознание вплоть до комы.
Нередко возникают симптомы очагового поражения нервной системы. Особенностью стафилококковых менингитов является склонность к абсцедированию, что обусловлено нечувствительностью к антибиотикам стафилококка, быстрая выработка возбудителем устойчивости в процессе проведения этиотропной терапии и трудности ликвидации первичного очага инфекции.
...........................................................................................................................
Клиническая картина (менингит, вызванный вирусом эпидемического паротита)
Менингит в результате данной причины может развиться как у детей, так и у взрослых, не болевших эпидемическим паротитом.
В прошлом у таких больных имеют место:
контакт с больным эпидемическим паротитом;
воспаление слюнных желез;
клинические проявления поражения поджелудочной железы, яичек (у подростков и молодых мужчин).
Паротитный менингит начинается остро, со значительного подъема температуры тела, появления менингеальных симптомов, головной боли и рвоты, не приносящей облегчения.
При исследовании спинно-мозговой жидкости выявляют: повышение давления, прозрачная, слегка опалесцирующая, высокий уровень лимфоцитов, отмечается небольшое повышение количества белка.
...........................................................................................................................
Клиническая картина (менингиты, вызванные вирусами Коксаки и ECHO)
Вирусы Коксаки и ECHO относятся к роду энтеровирусов, имеют летне-осеннюю сезонность и высокую контагиозность.
Серозный менингит, вызванный энтеровирусами, протекает с типичной клинической картиной, но имеет некоторые особенности: для него характерно появление многообразной сыпи. Сыпь пятнисто-папулезная, напоминает сыпь при кори и краснухе, появляется в начале болезни и через несколько часов исчезает. В крови регистрируется изменения уровня лейкоцитов при нормальной или повышенной СОЭ. Течение энтеровирусных менингитов обычно благоприятное, но возможны рецидивы болезни через 1-4 недели.
...........................................................................................................................
Клиническая картина (туберкулезный менингит)
Туберкулезный менингит является проявлением гематогенно-диссеминированного туберкулеза с локализацией первичного очага в легких или внутригрудных лимфатических узлах. Данная форма менингита развивается медленно.
Типичной клинической картине менингита предшествуют симптомы интоксикации:
общее недомогание;
снижение аппетита;
незначительное повышение температуры тела по вечерам;
умеренная головная боль;
иногда рвота.
Постепенно выраженность данных симптомов нарастает, появляются менингеальные симптомы, повышенная чувствительность, признаки поражения черепно-мозговых нервов, состояние пациента резко ухудшается. Спинно-мозговая жидкость при туберкулезном менингите бесцветная, вытекает под давлением, отмечается повышенный уровень лимфоцитов, количество белка выше нормы, а уровень сахара значительно снижен.
Через сутки после люмбальной пункции на поверхности спинно-мозговой жидкости выпадает тонкая фибриновая пленка, в которой обнаруживаются микобактерии туберкулеза.
...........................................................................................................................
Клиническая картина (менингиты, редко встречающиеся)
К данной группе заболеваний относятся менингиты, вызванные:
кишечной палочкой;
сальмонеллами;
синегнойной палочкой;
грибами и др.
Менингиты, вызванные кишечной палочкой, чаще всего регистрируются у новорожденных как осложнение сепсиса. Входными воротами являются пупочные сосуды, инфицированная плацента, инфицированные родовые пути.
Заболевание всегда протекает тяжело на фоне острого обезвоживания организма и кишечного токсикоза. Со стороны спинно-мозговой жидкости имеет место картина типичного гнойного менингита. Смертность высокая. При выздоровлении могут быть тяжелые поражения центральной нервной системы.
Клиническая картина сальмонеллезного менингита складывается из симптомов первичного заболевания и менингеального синдрома. Спинно-мозговая жидкость прозрачная или мутная. Течение тяжелое во всех возрастных группах.
Менингит, вызванный синегнойной палочкой, протекает тяжело, с клинической картиной менингоэнцефалита. Характерной особенностью спинно-мозговой жидкости является ее сине-зеленый цвет.
Кандидозный менингит характеризуется подострым или хроническим течением. Температура тела поднимается до 38 °С. Больной малоподвижен и вял. Кожа бледная. Менингеальные симптомы выражены слабо или отсутствуют.
Иногда кандидозный менингит выявляют случайно у больных с судорожным синдромом и прогрессирующей гидроцефалией. Спинно-мозговая жидкость опалесцирующая, вытекает под давлением, повышено содержание белка.
Наиболее частыми и опасными осложнениями при менингитах являются:
инфекционно-токсический шок;
острая надпочечниковая недостаточность;
отек и набухание мозга.
Гораздо реже регистрируются:
эпендиматит;
гидроцефалия;
лабиринтит;
глухота;
парезы;
параличи.
...........................................................................................................................
Диагностика и дифдиагностика
Диагноз менингита ставят на основании клинической картины и результатов дополнительных методов исследования. Важнейшее значение для диагностики менингитов имеет исследование спинно-мозговой жидкости, которую получают при люмбальной пункции.
Лабораторный анализ спинно-мозговой жидкости должен включать:
подсчет количества и определение строения клеток;
определение уровня глюкозы и белка;
бактериоскопию фиксированной капли спинномозговой жидкости, окрашенной по Граму.
Окончательный диагноз с причиной возникновения определяется по результатам бактериологических, вирусологических, микологических и иммунологических методов исследования. Наиболее быструю и надежную диагностику возбудителя заболевания можно провести с использованием иммунологических экспресс-методов исследования спинно-мозговой жидкости (методы иммунофореза и флюоресцирующих антител), которые позволяют диагностировать бактериальные, вирусные и даже смешанные менингиты.
Для определения чувствительности возбудителя к антибиотикам осуществляют посев на питательные среды.
Компьютерная томография головы показана для:
исключения абсцесса мозга;
подоболочечного выпота;
выявления участков инфарктов;
выявления кровоизлияний и тромбоза, локализованных в поверхностных структурах головного мозга.
Менингит дифференцируют с менингизмом. Симптомы менингизма обусловлены раздражением мозговых оболочек и встречаются при опухолях головного мозга, черепно-мозговых травмах, кровоизлияниях под паутинную оболочку мозга, гипертонической болезни, тепловом ударе, отравлении угарным газом, уремии и др. Менингизм характеризуется общемозговыми и менингеальными симптомами, но при этом отсутствуют общеинфекционные симптомы и изменения в спинно-мозговой жидкости.
...........................................................................................................................
Лечение
Лечение больных менингитами должно осуществляться в стационаре. Основное место в терапии занимают этиотропная терапия и удаление первичного очага инфекции. Эффективность этиотропной терапии оценивают по клиническим данным и результатам микроскопии спинно-мозговой жидкости, повторное исследование которой проводят не позднее 48-72 ч от начала лечения.
При лечении гнойных менингитов назначают большие дозы антибиотиков. Максимальный эффект при менингитах, вызванных кокковой флорой, отмечается при введении солей бензилпенициллиновой кислоты внутримышечно из расчета 200-300 тыс. ЕД/кг у взрослых и 300-400 тыс. ЕД/кг у детей. Введение антибиотиков осуществляют через каждые 4 ч у взрослых и через каждые 2 ч у детей раннего возраста. Продолжительность лечения определяется клиническим течением болезни и санацией спинно-мозговой жидкости.
При неэффективности лечения пенициллином необходимо использовать парентерально другие антибиотики:
левомицетина сукцинат натрия из расчета 50-100 мг/кг 3-4 раза в сутки;
ампициллин из расчета 200-300 мг/кг в сутки;
оксациллин и метициллин из расчета 300 мг/кг в сутки;
ванкомицин по 2 мг в сутки;
цефалоспорины третьего поколения.
Если причина возникновения менингита не установлена, то показано комбинированное применение двух-трех антибиотиков или сочетание антибиотика и сульфаниламидного препарата.
Если установлена вирусное происхождение менингита, больному можно назначить виферон по 500 000 ME 3 раза в неделю в течение 4 недель или неовир по 1 дозе ежедневно внутримышечно в течение 3 дней, а затем по 1 дозе через день в течение 2 дней. Основными препаратами для лечения менингитов грибкового происхождения являются амфотерицин В, флуконазол, дифлюкан в возрастных дозировках.
Лечение туберкулезного менингита должно быть комплексным. Применяют препараты I ряда: изониазид или пара-аминосалицилат внутрь и стрептомицин внутримышечно. Лечение туберкулезного менингита осуществляется в условиях специализированного стационара в течение 12-18 месяцев с последующим направлением выздоравливающих в санатории.
Наряду с этиотропной терапией важное значение имеет патогенетическое лечение, которое включает дезинтоксикацию, дегидратацию, десенсебилизирующее лечение и борьбу с гипоксией мозга. С целью дезинтоксикации вводят внутривенно капельно растворы гемодеза, реополиглюкина, альбумина, изотонические или (по показаниям) гипертонические растворы.
Из дегидратирующих средств наиболее эффективен 15-20%-ный раствор маннитола и (или) 30%-ный раствор мочевины. Одновременно с осмотическими диуретиками применяют мочегонные средства (лазикс, урегит и др.). Для профилактики и лечения судорог и снятия двигательного возбуждения применяют литические смеси (аминазин, пипольфен, новокаин), которые вводят внутримышечно. При развитии судорожного синдрома назначают хлоралгидрат в клизме, фенобарбитал перорально, седуксен внутримышечно или внутривенно.
При тяжелом течении заболевания (развитие отека мозга, синдрома Уотерхауса-Фридериксена) нередко применяют кортикостероиды: дексаметазон в дозе 3 мг/кг внутривенно капельно с последующим введением 8 мг каждые 4 ч. При наличии высокой температуры до 40-41 °С показаны жаропонижающие средства и холод на крупные сосуды, при болях - анальгетики. В случае вторичного менингита вышеуказанное лечение осуществляется на фоне лечения первичного очага инфекции.

























 Температура тела поднимается до 39-40 °С, появляются:
Температура тела поднимается до 39-40 °С, появляются: 

